Zimnica / Malaria
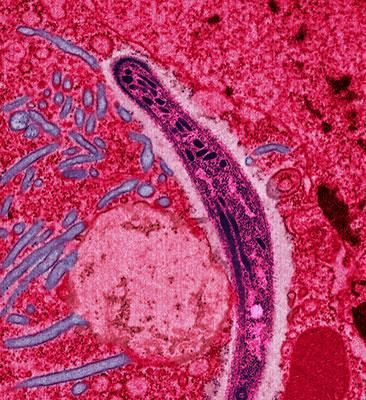
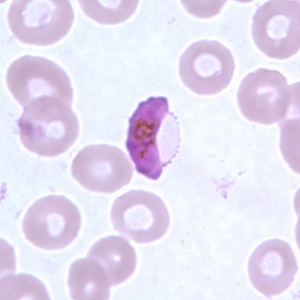
Malaria tertiana – wywołana przez Plasmodium vivax (zarodziec ruchliwy) lub Plasmodium ovale (zarodziec owalny)
Malaria tropikalna – wywołana przez Plasmodium falciparum (zarodziec sierpowy)
Malaria złożona – wywołana łącznie przez Plazmodium falciparum i Plazmodium vivax
Malaria czterodniowa – wywołana przez Plasmodium malariae (zarodziec pasmowy)
Malaria zimnica – wywołana przez Plasmodium knowlesi (zarodziec małpi) i prawdopodobnie Plasmodium berghei.
Zimnica, inaczej malaria (plasmodiosis) wywołana jest przez koksydia z rodzaju Plasmodium i jest najpoważniejszą inwazja pasożytniczą na świecie. Malaria (zimnica) jest chorobą pasożytniczą wywoływaną u ludzi przez 5-6 gatunków zarodźców: Plasmodium falciparum (zarodziec sierpowaty), Plasmodium vivax (zarodziec ruchliwy), Plasmodium malariae (zarodziec pasmowy), Plasmodium ovale (zarodziec owalny), Plasmodium knowlesi (zarodziec małpi) i prawdopodobnie Plasmodium berghei, choć liczba ta może być większa.
Zachorowania i występowanie
Według oficjalnych danych liczba nowych zachorowań w ciągu roku wynosi ok 300 milionów na całym świecie, ale rzeczywiste liczby są znacznie większe. Zasięg jej występowania poszerza się coraz bardziej i nie jest to już obecnie choroba jedynie tropikalna. Można się zarazić malarią w krajach basenu Morza Śródziemnego, np. we Włoszech, Grecji, Chorwacji, czy Turcji, czyli tam gdzie często wyjeżdżają nasi rodacy. Zakażenie jest obecne powszechnie także na terenie Polski, choć oficjalne dane tego nie odnotowują, ale w rzeczywistości problem istnieje i nie jest rzadki. Liczba osób z objawami przypominającymi zimnicę rośnie w ostatnich latach lawinowo. Należy o tym pamiętać, mimo że Polscy lekarze nadal nie chcą słyszeć o występowaniu malarii w tej strefie lub w Polsce, a malaria w Polsce była obecna zawsze, choć w latach 60 XX w została wykreślona z listy chorób endemicznych.
Drogi zakażenia i rozwój pasożytów
Malaria przenoszona jest przez samice komarów widliszków z rodzaju Anopheles. Wektory zarażenia w rejonach malarycznych bytują zazwyczaj na wysokości do 2000 m n.p.m. (ale są wyjątki, bo w niektórych krajach dochodzi do zakażeń na wyższych poziomach). Cykl rozwojowy komara widliszka jest uzależniony od warunków klimatycznych: w temp. >30st C trwa 7 dni, a w temp. 20st C powyżej 3 tygodni. Poniżej 16st C dochodzi do zatrzymania cyklu rozwojowego pasożytów. Komary potrzebują środowiska wodnego do rozmnażania się, w którym składane są jaja.
Do zakażenia może dochodzić także przez transfuzje krwi, zakażone igły i strzykawki oraz z matki na dziecko przez łożysko.
Po zakażeniu zarodźce chowają się wątrobie na jakiś czas, aby się następnie namnażać. Dopiero potem rozpoczynają inwazję na erytrocyty, gdzie rozmnażają się. Powoduje to niszczenie czerwonych krwinek i wiele innych anomalii w morfologii krwi.
W organizmie samicy komara widliszka następuje sporogonia (faza płciowa cyklu rozwoju Plasmodium). Wewnątrz organizmu komara dochodzi do licznych podziałów, w wyniku których powstają tysiące sporozoitów (formy inwazyjne dla człowieka), które migrują do gruczołów ślinowych komara i dostają się następnie do układu krwionośnego człowieka poprzez ukąszenia komara. Cykl życiowy zarodźca w organizmie komara, w zależności od gatunku pasożyta i temperatury, trwa 8-35 dni. Po nim rozpoczyna się schizogonia (faza bezpłciowa cyklu rozwoju zarodźców) w organizmie człowieka. Sporozoity dostają się do krwiobiegu człowieka, gdzie większość z nich przedostaje się do hepatocytów w wątrobie, gdzie rozpoczyna się stadium schizogonii wątrobowej (trwa 6-16 dni). Nie występują wówczas zwykle żadne objawy choroby, choć lekkie poty nocne mogą się pojawiać. Po 6-16 dniach dojrzałe schizonty pękają uwalniając do krwiobiegu merozoity, które wnikają do erytrocytów. W przypadku zarażenia P. vivax i P. ovale większość merozoitów jest uwalniana do krwi, ale część wnika do kolejnych hepatocytów tworząc hipnozoity w wątrobie. Są to formy przetrwalnikowe, które mogą się uaktywnić w okresie od kilku tygodni do kilku lat, powodując nawrót choroby. Z tych i innych względów niektórzy uważają malarię za chorobę nieuleczalną, a jedynie zaleczalną.
Merozoity dostając się do krwiobiegu atakują erytrocyty – schizogonia krwinkowa. W ciągu 12h w erytrocytach powstają trofozoity. Zarażone krwinki ulegają deformacji i rozwija się w ich wnętrzu schizont krwinkowy, zajmując niemal cała krwinkę czerwoną.
Dojrzałe schizonty pękają uwalniając merozoity (od 6 do 36 w zależności od gatunku), które atakując następne erytrocyty rozpoczynają kolejny cykl schizogonii krwinkowej (pełny cykl trwa zazwyczaj 36-48 godzin), dzieje się to przy rozpadzie krwinek.
Objawy zakażenia
Objawy można podzielić na typowe dla malarii ze stref tropikalnych (rzadkie w Polsce) oraz zimnicy (częstsze w Polsce). Przez wiele lat od zakażenia malaria może być utajona i nie dawać żadnych objawów, aby zaatakować przy obniżonej odporności. Często także nie ma typowych, podręcznikowych objawów, a objawy malarii mogą się nakładać na inne schorzenia i trudno postawić trafną diagnozę. Czasami choroba rozwija się dopiero po latach od kontaktu z pasożytami, niezależnie od wystąpienia natychmiastowych dolegliwości, gdyż część pierwotniaków aktywuje się w wątrobie z dużym opóźnieniem. Pierwsze objawy typowe dla malarii lub zimnicy mogą się jednak pojawić już po około tygodniu lub dwóch od zakażenia.
Oficjalny obraz kliniczny malarii
Po okresie wylęgania choroby (9-40 dni) dochodzi do wystąpienia objawów pojawiających się w charakterystycznych, kolejnych trzech fazach: faza zimna (uczucie zimna, dreszcze), faza gorąca (gorączka), faza ustępowania objawów (gwałtowny spadek temperatury ciała ze zlewnymi potami). W przypadku zarażenia Plasmodium vivax i P. ovale stany podwyższonej temperatury mogą występować cyklicznie co 48 godzin (trzeciaczka), P. malariae co 72 godziny (czwartaczka). W zarażeniu P. falciparum napady są nieregularne, albo podwyższona temperatura utrzymuje się stale.
Napadom zimna i gorąca mogą towarzyszyć inne objawy:
złe samopoczucie i osłabienie,
szybkie męczenie się, brak kondycji,
bóle mięśni,
bóle głowy,
nudności,
wymioty,
biegunka,
żółtaczka,
powiększenie wątroby i śledziony.
uczucie niepokoju,
splątanie, odrealnienie,
zawroty głowy, problemy z równowagą,
zaburzenia świadomości,
drgawki, dreszcze,
bezsenność,
inne objawy neurologiczne, np. padaczka,
bóle kręgosłupa,
kaszel,
niedokrwistość,
impotencja, zimny skurczony penis
przy malarii tropikalnej temperatura ciała może (ale nie musi) także narastać cyklicznie do 40 stopni lub powyżej, albo stale utrzymywać się na podwyższonym poziomie
Nie we wszystkich przypadkach, szczególnie na początku zachorowania, przebieg i objawy malarii mają „klasyczny” charakter. Nietypowy przebieg i objawy chorobowe mogą także występować u osób, które uzyskały częściową odporność lub wcześniej stosowały profilaktykę przeciwmalaryczną.
Podczas kolejnych napadów malarii dochodzi do powolnego zmniejszania nasilenia tych objawów i w przypadku braku powikłań do ich ustąpienia po kilku tygodniach trwania choroby.
objawy zimnicy na terenie kraju
Objawy zimnicy, która jest częsta w Polsce mają nieco inny charakter i są znacznie łagodniejsze od występujących w strefach tropikalnych. Na terenie Polski objawami jest głównie zimnica, a nie malaria z wysoką gorączką, utratami świadomości. Występuje problem z diagnostyką zimnicy typowej w Polsce, gdyż klasyczne testy laboratoryjne malarii dają praktycznie zawsze negatywny wynik. Chorym proponuje się więc leczenie u psychiatry albo endokrynologa lub przez wiele miesięcy poszukuje utajonej choroby (nowotworowej, immunologicznej).
Do charakterystycznych objawów należą:
zmiana temperatury ciała – nie u wszystkich osób w ogóle występuje gorączka, o czym należy pamiętać, a wysoka temperatura jest bardzo rzadka. Jeśli jest w ogóle podniesiona to nie przekracza 38st C, a częściej oscyluje wokół 37st C. Najczęstsze jest jednak obecne obniżenie temperatury ciała poniżej normy („zimnica”) – poniżej 36st C, a nieraz poniżej 35st C,
wychłodzenie, odczucie/uderzenie zimna przechodzące przez ciało,
zimne kończyny (często stopy),
dreszcze,
poty szczególnie nocne, sporadyczne lub częste,
objawy przypominające problemy krążeniowe i niedokrwienne,
impotencja, zimny penis,
złe samopoczucie i osłabienie,
szybkie męczenie się, brak kondycji,
splątanie, odrealnienie,
problemy z koncentracją,
zawroty głowy, problemy z równowagą,
bezsenność,
padaczka,
niedokrwistość.
Powikłania malarii
Malaria tropikalna może powodować ciężkie powikłania prowadzące do śmierci.
wczesne powikłania malarii:
ciężka niedokrwistość, hipoglikemia, objawy spowodowane uszkodzeniem erytrocytów i w mniejszym stopniu hepatocytów (niedokrwistość hemolityczna, żółtaczka i hemoglobinuria, skaza krwotoczna),
pęknięcie śledziony,
zimnica mózgowa z zaburzeniami przytomności, śpiączką, objawami ogniskowymi, drgawkami, ogniskowe uszkodzenie ośrodkowego układu nerwowego (malaria mózgowa),
ostra niewydolność oddechowa (obrzęk płuc albo ARDS).
późne powikłania:
niewydolność nerek, zespół nerczycowy,
nadreaktywny zespół malaryczny z hipersplenizmem (zespół splenomegalii tropikalnej),
zwłóknienie wsierdzia,
chłoniak Burkitta.
Więcej informacji o pasożytach
Pasożyty to częsta okoliczność problemów zdrowotnych, które można zdiagnozować poprzez badanie na pasożyty. Niektóre z nich, takie jak przywra krwi, mogą wywoływać poważne choroby zakaźne. Dzieci szczególnie są narażone na zakażenie – pasożyty u dzieci. Lamblia to jedna z częstszych odmian pasożytów, a jej lamblia objawy obejmują bóle brzucha i biegunki. Terapia pasożytów może być skuteczne, lecz ważne jest, aby wybrać odpowiednie pasożyty leczenie dostosowane do rodzaju pasożyta. Motylica wątrobowa to inny rodzaj pasożyta, który może powodować poważne choroby wątroby. Rzęsistek pochwowy to pasożyt, który może powodować infekcje pochwy i inne problemy zdrowotne, takie jak rzęsistek pochwowy.
|
DIAGNOSTYKA PASOŻYTÓW I LECZENIE
Precyzyjnie wykrywamy obecność ok 160 różnych pasożytów,
możliwa jest także ich eliminacja bez żadnych leków Obecnie jedyna taka oferta na rynku Diagnozujemy i eliminujemy także boreliozę oporną na inne terapie BRM-MED Sp. z o.o. Przychodnia Biorezonansu i Terapii Rife
al. Jana Chrystiana Szucha 11A/24 Warszawa
|